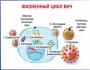
faza HIV. Etapele dezvoltării SIDA. Tratamentul manifestărilor pulmonare

Pentru a trata corect și eficient cele mai frecvente boli infecțioase, este necesar să se cunoască fazele evoluției bolilor din corpul uman. Dezvoltarea bolii depinde de mulți factori:
- Cum a intrat agentul patogen în organism?
- De ce are nevoie un agent de brevete pentru a supraviețui.
- Posibilitatea extinderii în continuare a microorganismului în natură.
Știind cum reacționează organismul la celulele străine din organism și ce schimbări apar, nu numai că se poate trata eficient boala și se poate preveni cu succes complicațiile, dar se poate asigura și extinderea în continuare a procesului infecțios în rândul populației.
Dezvoltarea infecției cu HIV

Agentul cauzal se găsește în orice celulă. La primul contact al organismului cu un agent infecțios, imunitatea noastră încearcă să lupte împotriva proteinelor străine, care sunt reprezentate de virușii imunodeficienței. Prin urmare, dezvoltarea HIV nu începe imediat după ce agentul patogen intră în organism. În lucrările științifice ale oamenilor de știință sunt descrise multe cazuri de distrugere a unei cantități mari de agent patogen de către celulele imunității umane, dar acest lucru nu este suficient pentru a învinge în cele din urmă boala SIDA. Dezvoltarea acestei boli este posibilă chiar și cu o doză infecțioasă minimă de particule virale. În primele 24-48 de ore după contactul cu agentul cauzal al HIV, se poate efectua profilaxia de urgență și se poate evita o boală fatală.
Cum afectează dezvoltarea HIV organismul? Odată ce virusul a intrat în sânge sau în membranele mucoase, este capabil să infecteze un număr mare de celule dintr-o mare varietate. Deoarece funcția sistemului imunitar se activează foarte repede, adesea primul obstacol în calea răspândirii HIV sunt limfocitele T-helper. Este acest tip de structuri care în primele zile ale bolii suferă schimbări mari atât cantitativ, cât și calitativ. Într-o măsură mai mică, sunt afectate și alte celule care sunt responsabile de starea imunitară a unei persoane. Acestea includ monocite, celule macrofage, structuri ale vaselor limfatice și altele.
Studii recente au arătat că HIV în primele zile ale răspândirii sale în corpul uman pătrunde în creier și perturbă unele funcții ale activității nervoase superioare. Acest lucru duce la creșterea activității sexuale și, ca urmare, la răspândirea în continuare a infecției în rândul populației.
Primele săptămâni de HIV în organism

Cu ajutorul unor receptori specifici, care sunt echipați cu viruși de imunodeficiență umană, celula țintă este capturată, provocând scindarea membranei și pătrunderea agentului patogen în structură. Acolo, sub acțiunea enzimelor, codul genetic al agentului patogen este introdus în ADN-ul țintă, determinând producerea de virusuri fiice - virionii - și distrugerea treptată a celulei donatoare.
În timpul zilei, se pot forma mai mult de un miliard de particule noi în acest fel, care se răspândesc în continuare în organism și infectează alte structuri printr-un mecanism similar.
Trebuie remarcat faptul că există cazuri în care virusul numai în stadiul de introducere în celulă este deja supus unui atac puternic al sistemului imunitar și moare sub acțiunea sa. Această opțiune este posibilă în 1 din 300 de cazuri de infecție la om cu această boală. În acest caz, progresia ulterioară a infecției cu HIV în corpul uman este imposibilă.
Există o altă opțiune pentru dezvoltarea HIV în organism. În acest caz, virusul rămâne în celula corpului uman foarte mult timp. Cu orice modificări ale sistemului imunitar, dezvoltarea HIV în organism continuă cu o mai mare agresivitate.
Ce se întâmplă cu o persoană cu HIV?

Dezvoltarea patologiei începe din momentul în care virusul intră în organism și reproducerea celulelor patogene, ceea ce duce la scăderea funcției de protecție. Motivul acestui fenomen nu este doar efectul imunotrop al agentului patogen, ci și alți factori. Unul dintre aceștia sunt anticorpi care sunt produși împotriva unui retrovirus. Organismul își amintește genetic că agentul patogen este localizat în anumite celule și direcționează acțiunea imunității pentru a deteriora propriile structuri care conțin material patogen. Astfel, orice celule care au vreodată virusul HIV în genomul lor mor sub influența propriului sistem imunitar.
Infecția progresivă cu HIV duce treptat la o scădere catastrofală a calității și cantității structurilor de protecție și la distrugerea altor elemente care nu sunt mai puțin importante pentru organismul uman.
Cum se dezvoltă HIV în prima lună? În timp, infecția modifică ADN-ul celulelor umane și le programează pentru o moarte planificată, care în acest caz are loc mult mai devreme decât momentul potrivit. Treptat, toate structurile sunt programate pentru apoptoza timpurie, ceea ce duce la o reducere semnificativă a duratei de viață. Această etapă inițială a bolii poate dura de la o lună la 3-5 ani, în funcție de caracteristicile individuale.
Etapele dezvoltării HIV (SIDA) la om

Prima etapă a dezvoltării bolii SIDA începe din momentul în care virusul intră în organism și durează până la apariția simptomelor clinice ale bolii. Această fază se numește „latentă” și poate dura până la 6 luni sau mai mult. În acest timp, virusul infectează un număr mare de celule ale corpului. Sângele pacientului conține un număr mare de particule virale, iar pacientul este considerat periculos în ceea ce privește răspândirea infecției.
Dezvoltarea SIDA în a doua etapă, care se numește „etapa manifestărilor primare”, este activarea sistemului imunitar uman împotriva virusului. Cât de mult se dezvoltă HIV în această etapă a vieții sale în organism depinde de starea de sănătate a pacientului, de sistemul său imunitar și de activitatea socială.
A doua etapă poate fi împărțită în 3 etape principale:
- O fază febrilă acută, însoțită de o creștere a temperaturii corpului pentru o lungă perioadă de timp, fără motive obiective.
- Perioada asimptomatică, care se caracterizează prin manifestări imune la HIV și capacitatea de a detecta anticorpi în sânge.
- Faza de limfadenopatie persistentă sugerează că boala se dezvoltă și sistemul imunitar uman nu mai este capabil să o lupte. Îngrijirea medicală în această etapă va ajuta doar la ameliorarea stării, în timp ce tratamentul în stadiile anterioare poate întârzia efectiv apogeul bolii. În această fază, celulele ganglionilor limfatici acumulează viruși în sine, ceea ce duce la creșterea tuturor structurilor din organism și a durerii acestora.

Stadiul bolilor secundare: În funcție de ceea ce se întâmplă, HIV poate trece rapid de la un stadiu al dezvoltării sale la altul. De exemplu, stadiul latent poate dura doar câteva zile, în timp ce stadiul asimptomatic poate dura câteva luni. Etapa 3 este împărțită în faze:
- 3A - există modificări minore în funcționarea tuturor sistemelor;
- 3B - caracterizat prin modificări mai pronunțate ale structurii organelor, adăugarea unui număr semnificativ de infecții secundare și o slăbire critică a sistemului imunitar.
În cele din urmă, toate etapele HIV duc la ultima etapă a patra, care se caracterizează prin leziuni semnificative ale sistemului nervos central, procese inflamatorii în aproape toate organele.
Din cauza lipsei de protecție imunitară pentru a lupta împotriva infecției, organismul produce un număr mare de celule blastice care nu au timp să se maturizeze până la starea dorită și să se transforme într-o tumoare. Astfel, putem spune că criteriul pentru ultima etapă de dezvoltare a bolii HIV (SIDA) sunt patologiile oncologice.
Cât de repede se dezvoltă HIV?

Toate etapele de dezvoltare a infecției cu HIV pot trece în 300-400 de zile și pot să nu se termine cu a patra etapă de-a lungul vieții pacientului. O diferență atât de mare depinde de modul în care se dezvoltă infecția cu HIV la o anumită persoană, dacă pacientul ia medicamente și cât de bine este prescrisă terapia.
În cazul SIDA, are loc o restructurare rapidă a organismului, prin urmare, cu cât se acordă asistență specifică mai rapidă și mai bună, cu atât infecția mortală va progresa mai lent în corpul pacientului.
SIDA (sindromul imunodeficienței dobândite) este o manifestare tardivă a infecției organismului cu virusul imunodeficienței umane (HIV). SIDA nu este o boală, ci o reacție complexă a organismului la o infecție în curs de dezvoltare; nu poți obține SIDA, ci doar infecția cu HIV. Potrivit medicilor de la Universitatea Oxford, dezvoltarea sindromului indică o reacție prea acută la HIV: grupuri de persoane cu o cantitate semnificativă de particule virale în sânge, care nu au fost supuse terapiei antiretrovirale și nu prezintă simptome de SIDA, au fost identificat. Cauzele SIDA, dezvoltarea lui la persoanele infectate cu HIV, metodele de terapie sunt încă în studiu. Astăzi, există informații confirmate științific despre metodele de infecție, etapele de dezvoltare a sindromului și metodele de prevenire.
Ce este HIV?
Virusul imunodeficienței umane a fost izolat din limfocitele unui pacient în 1983 de un grup de oameni de știință condus de Luc Montagnier. În același timp, un virus similar a fost obținut într-un laborator din SUA. În 1987, boala a fost numită „infecție cu HIV”.
Există două serotipuri ale virusului: HIV-1 și HIV-2. Primul tip joacă cel mai important rol în pandemia infecțioasă, inclusiv în Rusia. Infecția cu HIV este o boală sistemică a organismului, provocând o scădere treptată a imunității generale a unei persoane. Cu o scădere a imunității, organismul nu poate rezista efectelor numeroaselor microorganisme patogene și nu poate lupta împotriva dezvoltării neoplasmelor maligne.
Principalele boli care apar în corpul unei persoane infectate pot afecta și oamenii sănătoși, cu toate acestea, de regulă, dinamica dezvoltării lor este mult mai restrânsă. Unele boli (așa-numitele oportuniste) apar exclusiv cu imunodeficiență pe fondul infecției cu HIV, deoarece în mod normal sunt inhibate de imunitate.
De ce este incurabila infecția cu HIV?
Agentul cauzal al infecției cu HIV după pătrunderea în corpul uman nu poate fi încă distrus. De asemenea, în ciuda numeroaselor studii și programe, un vaccin eficient împotriva HIV nu a fost încă creat.
Acest fenomen este asociat cu capacitatea mare a virusului la variabilitatea genetică: microorganismul se modifică în același moment în care sistemul imunitar începe să producă anticorpi. Mai mult, dacă un virus infectat cu o tulpină a virusului este reinfectat cu un virus cu genotip alterat, două tulpini „realizează” recombinarea, schimbul de regiuni genice, ceea ce duce la apariția suprainfectiei. Al treilea motiv pentru rezistența virusului la efectele medicamentelor este capacitatea de a se „ascunde” în spațiul intracelular, transformându-se într-o formă latentă.
Cauzele SIDA
Este posibil să vă îmbolnăviți de SIDA numai atunci când este infectat cu HIV și reacția corespunzătoare a organismului la agentul patogen. În ciuda opiniei predominante că doar un dependent de droguri sau un homosexual poate face SIDA, aceasta a încetat de mult să mai corespundă situației reale. Infecția cu HIV nu mai servește ca marker exclusiv pentru consumul de narcotice, prezența relațiilor heterosexuale și homosexuale promiscue: prevalența virusului este detectată în rândul diferitelor pături sociale ale populației, grupe de vârstă, indiferent de preferințele sexuale și dependențe. .
Potrivit Organizației Mondiale a Sănătății, aproximativ 80% din noile infecții cu HIV au fost detectate în Europa de Est, 18% în țările Europei de Vest, 3% în Europa Centrală. Rusia reprezintă 81% din țările est-europene și 64% din toate cazurile raportate în Regiunea Europeană.
În același timp, modurile de infectare diferă pe o bază teritorială: în Europa, contactele sexuale homosexuale ocupă primul loc (42%) cu un ușor avans față de cele heterosexuale (32%), infecția în rândul dependenților de droguri nu depășește 4% .
Rusia este astăzi singura țară din lume în care infecția în rândul dependenților de droguri reprezintă mai mult de jumătate din cauzele comune ale răspândirii infecției cu HIV (51%). Pe locul doi se află contactele heterosexuale (47%), iar doar 1,5% este infecția în rândul persoanelor homosexuale.
Este de remarcat faptul că în Rusia nu este suficient de precis: conform experților, fiecare 100, adică 1% din populație, este purtător de infecție cu HIV în țara noastră, fără a număra migranții ilegali. Experții avertizează că într-o țară cu atât de mulți infectați, unde doar unul din trei pacienți primește terapie antiretrovială gratuită, o epidemie la scară largă ar putea începe până în 2021.
Modalități de transmitere a infecției

În statisticile mondiale, infecția cu HIV este pe primul loc prin contactul sexual cu o persoană infectată și în timpul oricărui tip de contact sexual. Dacă purtătorul infecției urmează regulile terapiei specifice, probabilitatea de infectare este de 1%.
Contactele sexuale traumatice, în care formarea de fisuri pe suprafețele mucoase, precum și prezența eroziunii, deteriorarea tegumentelor interne și externe cu boli existente, cresc probabilitatea pătrunderii virusului. La femei, virusul este prezent în sânge, secreții vaginale, la bărbați - în sânge și material seminal. Infecția atunci când particulele de sânge sau alt fluid biologic care conține un agent infecțios intră în corpul unei persoane sănătoase apare și în timpul procedurilor invazive, cel mai adesea asociate cu utilizarea seringilor reutilizabile fără o prelucrare adecvată. Infecția este, de asemenea, probabilă în timpul manipulărilor medicale, dentare, vizite la saloane de unghii, studiouri de tatuaje și alte locuri în care instrumentul poate intra în contact cu o suprafață rănită intenționat sau accidental. Înainte de introducerea controlului fluidelor donatorului (sânge, plasmă) și organelor, au existat cazuri de infecție de la donator la primitor.
Calea verticală de infecție este transmiterea infecției de la mamă la copil în timpul gestației, în timpul nașterii sau în timpul alăptării.
Nu există alte căi de infecție care să nu fie asociate cu contactul cu sângele, secrețiile vaginale sau lichidul seminal. Infecția nu se răspândește atunci când se folosesc aceleași vase, articole de igienă, se vizitează piscine, băi și toalete, nu se transmite prin insecte suge de sânge etc. Virusul imunodeficienței umane este extrem de instabil în mediul extern și moare rapid în afara corp.
Simptomele SIDA (sindromul imunodeficienței umane dobândite)

Boala, sindromul SIDA se dezvoltă ca o complicație tardivă a infecției cu HIV. Imediat după infecție, în perioada de incubație (în medie 3 săptămâni - 3 luni), nu se observă simptome și manifestări, deși încep deja să se producă anticorpi la agentul cauzal al bolii.
Stadiul manifestărilor primare, care înlocuiește perioada de incubație, poate fi, de asemenea, asimptomatică sau se poate manifesta ca o infecție acută cu HIV, care depinde de starea generală de sănătate a persoanei și de starea sistemului imunitar al acestuia.
Tabloul clinic al manifestării bolii este destul de extins. Primele simptome pot include:
- stare febrilă;
- erupții cutanate pe piele și mucoase;
- mărirea și/sau durerea ganglionilor limfatici;
- manifestări catarale, tuse, rinită, faringită;
- pierdere în greutate;
- diaree persistentă sau recurentă;
- mărirea dimensiunii ficatului și a splinei.
Simptome similare, inclusiv toate manifestările de mai sus, sunt observate numai la 15-30% dintre pacienți, în alte cazuri există 1-2 simptome în diferite combinații.
Urmează apoi stadiul asimptomatic latent, a cărui durată este de la 2-3 până la 20 de ani (în medie 6-7 ani). În această etapă, există o scădere semnificativă a numărului de limfocite din sânge. O scădere a nivelului de limfocite, indicând apariția unei deficiențe imune severe, poate duce la stadiul bolilor secundare. Printre cele mai frecvent întâlnite sunt:
- gat uscat;
- pneumonie;
- tuberculoză;
- herpes;
- infectii fungice;
- infecții intestinale;
- boli oncologice;
- infectii cauzate de protozoare si altele.
Următoarea etapă, terminală, se caracterizează prin sindromul imunodeficienței dobândite sau SIDA. În acest stadiu al SIDA, simptomele severe duc la distrugerea sistemelor vitale ale corpului. Această etapă este letală în ciuda terapiei antivirale active.
Medicamentele moderne fac posibilă prelungirea etapelor infecției și combaterea mai eficientă a infecțiilor oportuniste și generale care duc la moartea pacienților.
SIDA și HIV - metode de diagnostic

Foto: Room's Studio/Shutterstock.com
Diagnosticul nu se bazează niciodată pe simptomele SIDA sau pe alte stadii ale infecției cu HIV. Cu toate acestea, boala poate fi suspectată de următoarele caracteristici diagnostice:
- diaree rezistentă la tratament timp de 2 sau mai multe luni;
- febră prelungită nemotivată;
- erupții cutanate în diferite variante;
- dezvoltarea sarcomului Kaposi la o vârstă fragedă;
- pierdere în greutate de peste 10%, fără un motiv aparent.
Confirmarea diagnosticului se face cu ajutorul a două teste: un test de screening (cel mai frecvent test este imunotestul enzimatic) și un test de confirmare care evaluează prezența virusului și a încărcăturii virale.
Tratamentul și prevenirea bolii
Baza terapiei este controlul reproducerii virale și tratamentul bolilor concomitente. Urmând prescripțiile specialiștilor și luând medicamente moderne, este posibil să se limiteze dezvoltarea infecției cu HIV.
Tratamentul trebuie să înceapă imediat după diagnostic. În Rusia, au fost înființate centre pentru tratamentul și prevenirea infecției cu HIV, unde medicamentele sunt prescrise și eliberate pentru persoanele infectate cu HIV. Tratamentul complementar are ca scop combaterea cancerului si a infectiilor oportuniste rezultate din imunitate redusa si stimularea sistemului imunitar.
Măsurile preventive constau în respectarea măsurilor de siguranță în timpul actului sexual, proceduri medicale și cosmetice, analize regulate de sânge pentru infecție și urmărirea numirilor specialiștilor.
După ce virusul imunodeficienței umane intră în organism, boala trece prin mai multe etape succesive. Există 4 etape independente ale infecției cu HIV, fiecare dintre ele având propriile caracteristici distinctive.
Astăzi vom lua în considerare modul în care a patra etapă a acestei boli se manifestă în corpul unei persoane infectate.
Caracteristicile stadiului 4 al bolii HIV
Reacția fiecărui organism la pătrunderea virusului este individuală. Stadiul bolilor secundare, care este al patrulea la rând, poate apărea atât la câțiva ani după manifestările primare, cât și la câteva luni de la debutul simptomelor clinice. Depinde de rezervele interne ale corpului uman, care determină durata fazei latente (sau asimptomatice) - etapa 3.
Semnul principal al fazei de progresie a infecției cu HIV, adică tranziția rapidă la imunodeficiența persistentă, este o scădere semnificativă a nivelului de celule CD4 din sângele unei persoane infectate.
Conform clasificării clinice a dezvoltării infecției cu HIV, elaborată de OMS în 2002, stadiul 4 se caracterizează prin următoarele manifestări:
diaree care durează mai mult de o lună și criptosporidoza însoțitoare;
pacienții dezvoltă diverse boli oncologice, printre care sarcomul Kaposi ocupă un loc aparte;
Conform clasificării lui V.I. Pokrovsky, există 3 faze ale etapei a 4-a a HIV, premergătoare apariției SIDA (sindromul imunodeficienței dobândite) - a, b și c. Această diviziune se bazează pe diferențele dintre manifestările clinice ale bolii, precum și pe nivelul celulelor CD4. Luați în considerare caracteristicile fiecăruia dintre ele.
În această etapă, nivelul celulelor CD4 nu scade sub 500 per mm3. Faza 4a apare la aproximativ 8-10 ani de la infectare. Această fază este încă ușor susceptibilă de corectare medicală cu medicamente antivirale și tratament simptomatic.
Cu infecția HIV în stadiul 4a, sunt caracteristice diferite infecții infecțioase:
În acest caz, sunt afectate membranele mucoase ale gurii și ale pielii, organele sistemului genito-urinar și ale tractului respirator.
A patra fază A se caracterizează uneori prin apariția unei perioade de remisie - absența unei tranziții la o deficiență imună. Acest proces poate apărea spontan și poate încetini dezvoltarea bolii timp de mulți ani.
Odată cu dezvoltarea acestei faze a bolii, nivelul CD4 începe să scadă, dar nu trece de pragul de 200 de celule per mm3. Debutul perioadei 4b are loc la aproximativ 9-12 ani de la intrarea virusului imunodeficienței în corpul uman.
Dacă o persoană este diagnosticată cu faza 4b a HIV, aceasta înseamnă că boala progresează, iar abilitățile de adaptare ale organismului sunt reduse. În această etapă, capacitatea de muncă a pacientului este de obicei mult redusă, iar el este forțat să treacă la muncă ușoară și să primească handicap.
Această perioadă se caracterizează printr-o scădere a concentrației de CD4 din sângele uman sub 200 per mm3. Faza 4b se dezvoltă la 15 ani după infectare. Cu toate acestea, de multe ori, oamenii nici măcar nu se ridică la înălțimea asta. Acest lucru se datorează nu răspândirii virusului în organismul însuși, ci dezvoltării intensive a bolilor oportuniste - infecții generalizate virale, fungice, bacteriene sau protozoare.
Debutul acestei faze a bolii indică faptul că virusul imunodeficienței s-a adaptat la efectele medicamentelor utilizate pentru tratament. Prin urmare, pentru a încetini tranziția de la stadiul 4 al infecției cu HIV la SIDA, este necesară schimbarea medicamentelor.
Acțiuni de bază în stadiul 4 al bolii
Stadiul de apariție a bolilor oportuniste secundare necesită o monitorizare constantă la Centrul pentru Prevenirea și Controlul SIDA. În această instituție, persoanelor infectate cu HIV li se asigură următoarele măsuri de asistență:
Din păcate, în acest moment, nu a fost dezvoltat niciun tratament care să distrugă virusul din corpul uman. Cu toate acestea, există instrumente care pot atenua foarte mult starea pacientului și pot îmbunătăți calitatea vieții acestuia. În acest scop, medicamentele antiretrovirale sunt utilizate în diferite combinații selectate individual.
În stadiul 4c, tratamentul este administrat în mod continuu. Este posibil să utilizați următoarele grupuri de medicamente:
- inhibitori ai transcriptazei nucleozidice - Didanozină, Abacovir;
- inhibitori non-nucleozidici - Nevirapină, Delavirdină;
- inhibitori ai fragmentelor virale - Indinavir, Ritonavir.
- prezența obiceiurilor proaste;
- infecție cu boli infecțioase, boli cu transmitere sexuală;
- respectarea recomandărilor medicale de tratament, dietă și stil de viață.
- dureri de cap, mai ales dimineața;
- amețeli frecvente;
- greață sau diaree imediat după masă;
- transpirație abundentă noaptea;
- anxietate nerezonabilă și insomnie.
- curs asimptomatic;
- manifestare acută fără patologii secundare;
- infecție acută care provoacă boli secundare.
- Ganglionii limfatici sunt măriți;
- Sistemul imunitar este slăbit, virusul se răspândește în tot organismul, provocând dezvoltarea unor boli periculoase;
- Scăderea regulată a numărului de limfocite CD4.
- O persoană pierde în greutate, dar greutatea pierdută de el este mai mică de 10% din greutatea corporală totală. Această fază se caracterizează prin deteriorarea pielii și a membranelor mucoase de către o ciupercă patogenă, viruși și bacterii. Ca urmare a activității agenților patogeni, se dezvoltă herpes zoster, faringită, sinuzită;
- Pacientul pierde în greutate rapid. Greutatea corporală este redusă cu mai mult de 10% din greutatea inițială. Există diaree prelungită. Scaunele moale deranjează persoanele infectate timp de 1 lună, în timp ce motivul acestui comportament al stomacului rămâne neclar. Dacă organismul este slăbit de alte boli, atunci prezența infecției cu HIV în organism poate servi ca un impuls pentru leziuni grave ale organelor interne, pielii și mucoaselor. În cazurile severe, este diagnosticată o tumoare malignă - sarcomul Kaposi;
- La pacienți, începe pneumonia, ciuperca Candida afectează organele interne și, mai ales, esofagul, intestinele. Se poate dezvolta o formă extrapulmonară de tuberculoză, sistemul nervos central este afectat, virușii, ciupercile și bacteriile provoacă apariția de pustule pe piele, ulcere și tumori. Rezultatul acestei faze este diagnosticul de SIDA la un pacient.
- Terapia etiotropă. Sunt utilizate medicamente care acționează asupra agentului cauzal al bolii. În acest scop se folosesc: Aciclovir, Riboverin, Suramin, Azidomitin, Interferon;
- terapie patogenă. Se utilizează un grup de medicamente care afectează sistemul imunitar, îi stimulează activitatea și previn dezvoltarea ulterioară a bolii. Pentru corectarea imunității se folosesc timomimetice - Timalin, Thymosin, T-activin și Timomulin;
- A scăpa de condițiile oportuniste. Pacientului i se prescriu un număr mare de antibiotice și imunoglobuline. Deci, pneumonia pneumocystis este tratată cu Biseptol și 1-difluoromtilornitina, Aciclovir, Zavirax și Virolex sunt folosite pentru a trata herpesul. Ulcerele și eroziunile de pe piele se tratează cu Amfotericină B, sarcomul Kaposi se tratează cu Vincristină, Epidodovillotoxină.
- Ganglioni limfatici măriți;
- Pierdere bruscă în greutate;
- Senzație constantă de oboseală, slăbiciune.
- curs asimptomatic;
- manifestare acută fără patologii secundare;
- infecție acută care provoacă boli secundare.
- Incubarea.
- Manifestări primare (durează până la 6 ani).
- Stadiul latent al infecției cu HIV.
- Stadiul bolilor secundare (durează de la 2 la 8 ani).
- Terminal - SIDA.
De remarcat în mod deosebit este posibilitatea de sarcină la femeile cu HIV în stadiul 4. S-a dovedit că concepția unui copil nu agravează și nici nu accelerează dezvoltarea bolii și trecerea acesteia la stadiul terminal. Cu toate acestea, în acest stadiu al dezvoltării bolii, riscul de transmitere a infecției in utero la un copil este de aproape 100%. Și, de asemenea, în stadiul 4, o femeie are nevoie de tratament obligatoriu cu medicamente antivirale care afectează negativ fătul. Prin urmare, dacă este posibil, este mai bine să nu planificați sarcina în a patra etapă a infecției cu HIV.
Cât timp trăiesc adulții infectați cu HIV?
Stadiul 4 al HIV poate apărea rapid sau numai după câteva decenii și este imposibil de spus cu siguranță câți oameni trăiesc cu acesta. Pentru fiecare persoană, procesul de suprimare a sistemului imunitar decurge individual și are o durată diferită.
Speranța de viață poate depinde de următorii factori:
În medie, durează aproximativ 15 ani de la semnele inițiale ale infecției cu HIV până la dezvoltarea SIDA la un pacient. Cu toate acestea, pentru unii oameni, acest proces durează câteva luni.
Principala cauză de deces la pacienții aflați în stadiul al patrulea este afectarea SNC. Există o inhibare a activității vitale a celulelor nervoase ale creierului și apare demența, din care o persoană moare. Și, de asemenea, cauzele morții sunt adesea boli oncologice și infecțioase severe.
Cu terapia antiretrovială în timp util, o persoană infectată are șansa de a-și prelungi viața. Pentru a face acest lucru, trebuie să urmați toate recomandările medicului și să monitorizați nivelul încărcăturii virale în analizele de sânge.
Tabloul clinic al HIV în 4 stadii de dezvoltare
Cel de-al patrulea stadiu al HIV este penultimul. În această perioadă încep să se dezvolte boli oncologice și infecțioase, care duc la moartea unei persoane. Stadiul 4 infectia cu HIV este insotita de afectiuni grave, greu de vindecat din cauza lipsei de imunitate.
Stadiul bolilor secundare este asociat cu o scădere a CD4, adică o creștere a încărcăturii virale. Rezultatul acestui indicator este incapacitatea organismului de a rezista virușilor. Acest proces este ușor inversat cu terapia antivirală, care ajută la reducerea încărcăturii virale pentru o lungă perioadă de timp și la încetinirea etapelor de dezvoltare a HIV. Dacă căutați ajutor în timp util și începeți să luați medicamente, puteți încetini dezvoltarea imunodeficienței. Acest lucru este posibil numai cu eliminarea completă sau parțială a bolilor concomitente, deoarece imunitatea pacientului nu este capabilă să facă față afecțiunilor de la sine.
Forme clinice ale infecției cu HIV
HIV SIDA 4 perioade, împărțite în mai multe faze. Pentru un diagnostic corect, este necesar să se doneze sânge pentru încărcătura virală. Această etapă este determinată nu numai de simptome, ci și de luarea în considerare a numărului de celule CD4.
HIV 4A - apare la 8-10 ani de la infectare. Este însoțită de leziuni fungice, virale, bacteriene ale pielii și mucoaselor, precum și boli inflamatorii ale organelor genitale și ale tractului respirator, adesea cu pneumonie severă și moderată. Persoanele care au ajuns în stadiul 4a al HIV trăiesc mult timp, deoarece are un proces reversibil și este ușor de tratat.
HIV 4B - atins la 9-12 ani de la infectarea cu un retrovirus. În acest stadiu, se dezvoltă dermatita și boli ale mucoaselor. Pierderea ireversibilă în greutate poate ajunge la 15%, care este asociată cu diaree prelungită și creșterea temperaturii corpului până la 38-39 de grade. Aceste simptome pot dura de la trei săptămâni la două luni. Adesea, HIV (stadiul 4b) este însoțit de tuberculoză și boli cu transmitere sexuală, cum ar fi sifilisul și herpesul genital. Femeile tind, de asemenea, să agraveze vaginita și afte. Există multe cazuri în care a fost posibilă încetinirea sau oprirea dezvoltării bolii în această perioadă și creșterea duratei de viață a unui pacient cu HIV în stadiul 4b.
HIV 4B - puține persoane infectate ajung în acest stadiu, de cele mai multe ori apare nu mai devreme de 15 ani de la infectare. Cât de mult trăiesc pacienții cu HIV din stadiul 4 este un punct discutabil, deoarece acest grup de oameni mor nu din cauza bolii în sine sau a manifestărilor secundare ale SIDA, ci din cauza leziunilor cerebrale. Acest lucru se datorează faptului că în cazul HIV (stadiul 4c), celulele nervoase și creierul sunt afectate în primul rând, ceea ce poate duce și la paralizie parțială sau completă.
Formele indicate mai sus se pot manifesta în moduri diferite. Unele încep cu simptome ușoare și se dezvoltă treptat. În astfel de cazuri, este posibil să se recunoască la timp debutul celui de-al patrulea stadiu al HIV și să se înceapă tratamentul în timp util. Simptomele minore, cum ar fi o tuse severă însoțită de dureri în piept sau scurgeri de sânge, pot indica debutul infecției cu HIV în stadiul 4.
HIV stadiul 4b, ce înseamnă? Odată cu dezvoltarea SIDA, virusul este reabilitat treptat în sânge și găsește modalități de a evita să fie lovit de terapia luată. În fiecare an, dezvoltarea unei anumite etape devine mai rapidă cu 0,5 - 3% din rezultatele anului precedent. În legătură cu aceste date, oamenii de știință spun că este necesar să se separe medicamentele antivirale, nu doar referindu-se la stadiul de imunodeficiență, ci și luând în considerare ce terapie a urmat pacientul în etapele anterioare ale bolii. Această abordare va împiedica virusul să producă celule care îl protejează de medicamentele pe care le ia.
Dacă retrovirusul este într-o stare de „adormit”, a patra etapă poate să nu apară deloc. O „stare de somn” este atunci când virusul nu se dezvoltă în interiorul unei persoane, adică organismul însuși a găsit o modalitate de a interacționa cu agentul patogen. Această afecțiune poate să nu fie inițială, dar poate apărea în orice stadiu al imunodeficienței, cu excepția ultimului. Aceasta înseamnă că o persoană cu infecția HIV în stadiul 4 în faza de progresie poate trăi mult timp.
La majoritatea persoanelor cu o evoluție ușoară a bolii, trecând fără probleme într-o nouă etapă, pot apărea simptome suplimentare și nu pot fi lăsate nesupravegheate. Aceste semne includ:
Toate aceste semne sunt importante de identificat corect pentru a preveni un diagnostic eronat.
Modificările în structura pielii și a membranelor mucoase sunt semnul cel mai evident și sever al infecției cu HIV în stadiul bolilor secundare. Leziunile pielii pot indica prezența sau exacerbarea unor boli oncologice severe, ceea ce complică tratamentul. De asemenea, uneori există mici ulcere pe palme, picioare și axile. Adesea, aceștia abcesează, sângerează și purulează. Acesta este doar un fenomen temporar care dispare după o exacerbare sau odată cu începerea terapiei. O astfel de perioadă este întotdeauna însoțită de o febră mare și de boli precum pneumonia, gripa sau bronșita. În stadiul 4 HIV, aceste boli pot fi fatale.
Odată cu debutul celui de-al patrulea stadiu al HIV, se manifestă o boală precum anemia. Scăderea hemoglobinei din sânge duce la insuficiență cardiacă, leșin frecvent, pierderea poftei de mâncare și, în consecință, o scădere gravă în greutate.
Depresia este una dintre afecțiunile comune în SIDA, nu este doar cauza scăderii în greutate, ci și un simptom al altor boli. Pe fondul depresiei, o persoană infectată poate dezvolta boli ale inimii și ale sistemului nervos. Foarte des, pacienții se aduc în această stare. Motivul pentru aceasta este autocompătimirea și incapacitatea medicului de a configura pozitiv pacientul.
A patra etapă a infecției cu HIV poate dura ani de zile odată cu începerea tratamentului în timp util. Nu vă fie teamă, acest proces poate fi nu numai încetinit, ci și inversat. Semnele celei de-a patra etape a HIV nu trebuie niciodată ignorate. Dacă sunt identificați, trebuie să contactați imediat centrul SIDA. Acolo se fac teste pentru încărcătura virală și numai după aceea se pune un diagnostic și se prescrie tratamentul.
Sarcina în a patra etapă de dezvoltare a HIV
Deși sarcina nu afectează dezvoltarea imunodeficienței, încă nu merită să avem copii în această etapă, deoarece crește riscul de infectare a copilului și dezvoltarea bolilor secundare la mamă. După naștere, este posibil ca terapia să nu aibă efectul dorit. O astfel de consecință nu numai că poate eșua în tratament, dar poate provoca și rezistență la medicamentele antivirale din virus. Acest lucru se poate datora tratamentului în timpul sarcinii, deoarece în acest moment are ca scop protejarea fătului de virus, iar corpul mamei este deosebit de vulnerabil. Dacă terapia a dat rezultatul dorit, dezvoltarea bolii a încetinit și nu există alte contraindicații pentru purtarea fătului, sarcina este încă posibilă cu HIV în stadiul 4A.
Merită să fiți atenți la simptomele și semnele pe care le dă organismul, în special pentru modificările temperaturii corpului și modificările pielii. Odată cu administrarea în timp util a medicamentelor, puteți încetini semnificativ progresia bolii. Să fie imposibil să scăpați de el, dar puteți opri dezvoltarea și puteți trăi mulți ani, în ciuda prezenței unui retrovirus în organism.
www.zppp.saharniy-diabet.com
Etapele dezvoltării SIDA
Din păcate, până acum nu există medicamente care să poată învinge boala, iar măsurile luate vizează încetinirea dezvoltării. Doar începerea timpurie a unui tratament eficient oferă șansa unei prelungiri semnificative a vieții. SIDA nu are analogi în practica medicală în ceea ce privește varietatea manifestărilor clinice, dar tendințele generale în dezvoltarea sa sunt susceptibile de analiză.
În esență, infecția cu HIV este o boală progresivă cauzată de virusul imunodeficienței umane (HIV). În timpul activității vitale a infecției, sistemul imunitar uman este suprimat odată cu dezvoltarea sindromului imunodeficienței dobândite (SIDA), care duce în cele din urmă la o inhibare completă a capacității organismului de a rezista oricăror infecții. Orice boli oportuniste secundare devin fatale pentru o persoană, deși nu prezintă niciun pericol pentru un organism normal.
În esență, SIDA este ultima etapă a dezvoltării infecției cu HIV și, din păcate, această etapă a bolii apare la orice pacient infectat în decurs de 5-16 ani de la infectare, în funcție de măsurile luate. Cât timp trăiesc bolnavii? Statisticile arată că în stadiul avansat de SIDA, speranța de viață este în medie de 9-10 luni, totuși, cu o terapie eficientă în stadiile incipiente, viața pacientului poate fi menținută timp de 50-70 de ani.
Mecanismul patogenezei infecției cu HIV nu a fost încă elucidat, dar o serie de caracteristici ale progresiei bolii pot fi analizate și au propriile modele. În cursul bolii, stadializarea este destul de clar urmărită, iar schema de schimbare a etapelor se pretează la anumite reguli. În Rusia, se obișnuiește să se distingă 5 stadii de dezvoltare a HIV: incubație, manifestări primare, faza subclinică, perioada de boli secundare, stadiul terminal. Dacă vorbim despre SIDA ca un tip separat de infecție cu HIV, atunci acesta se formează în cele din urmă în ultimele 2 etape.
Etapele predecesoare
Etapa de incubație, adică perioada de la infectare până la primele manifestări ale simptomelor bolii poate dura de la 20 de zile la 3 luni. În această etapă, o persoană nu simte nicio schimbare, în plus, este încă dificil să detecteze anticorpi. Durata dezvoltării asimptomatice a bolii depinde de tipul de virus, de vârstă, de caracteristicile organismului și de etiologia bolii. Deci tulpina HIV-1 se dezvoltă mult mai repede decât HIV-2.
A doua etapă a HIV este caracterizată de manifestările primare ale infecției. Este împărțit în mai multe etape:
Stadiul asimptomatic poate dura de la 1-2 luni la 2-3 ani: în acest moment, o persoană bolnavă nu simte semne evidente, dar, spre deosebire de prima etapă, el devine un purtător infecțios al HIV și se găsesc anticorpi în sânge. .
Manifestările primare se manifestă sub forma unei faze febrile acute cu următoarele simptome: febră, slăbiciune generală, transpirație crescută noaptea, greață, diaree, pierderea poftei de mâncare, dureri în cap și gât, ganglioni limfatici măriți, erupții cutanate în forma de pete si papule, descuamarea pielii, semne de herpes si dermatita. Dezvoltarea ulterioară a bolii duce la apariția unei infecții acute (stadiul 2B), care provoacă boli secundare. Dintre aceste manifestări secundare, cele mai frecvente sunt: pneumonia bacteriană, amigdalita, candidoza, diferite tipuri de herpes.
Trebuie remarcat faptul că, în a doua etapă, manifestările primare și secundare sunt încă susceptibile de un tratament eficient, ceea ce crește semnificativ speranța de viață a unei persoane infectate.
Etapa 3 (dezvoltare subclinica) este considerata precursorul imediat al SIDA („pre-SIDA”). În această perioadă, are loc o formare treptată a deficienței imunitare. Simptomele explicite ale bolii în etapa a 3-a scad, iar principala manifestare este ganglionii limfatici măriți. Cu toate acestea, o astfel de asigurare este înșelătoare, pentru că. nivelul limfocitelor CD4 scade, ceea ce duce la imunodeficiență. Etapa poate dura de la 2 la 15 ani, dar cel mai adesea durează 5-6,5 ani.
SIDA în sine se dezvoltă începând cu a 4-a etapă - perioada patologiilor secundare. În mod convențional, această perioadă este împărțită în mai multe etape. Etapa 4A se caracterizează printr-o pierdere a greutății corporale de până la 8-10% și semne pronunțate de boli secundare: încălcări ale pielii și mucoaselor de natură fungică, bacteriană și virală; faringită recurentă, sinuzită, herpes zoster.
Ultima a 5-a etapă este stadiul terminal sau SIDA avansat. Această etapă nu se numește în zadar stadiul de moarte al infecției cu HIV, deoarece. se caracterizează prin procese ireversibile cu caracter generalizat, a căror tratare nu mai este posibilă. În această perioadă, tratamentul are ca scop ameliorarea durerii și atenuarea suferinței unui muribund. În acest stadiu, o persoană poate trăi încă câțiva ani (în medie 12-20 de luni), dar este deja imposibil să oprească boala. Probabilitatea decesului este de 100%.
În stadiul terminal, are loc generalizarea bolilor și patologiilor, se dezvoltă procese tumorale și diferite boli secundare: tuberculoză, salmoneloză, encefalită, meningită, toxoplasmoză, histoplasmoză, pneumonie pneumocystis și o serie de alte patologii. Organismul își pierde complet imunitatea la orice leziuni infecțioase.
SIDA este o boală teribilă pentru care în prezent nu există leac. Este posibil să se prelungească viața unei persoane bolnave numai cu terapie antivirală activă în stadiile inițiale. Odată cu trecerea bolii la stadiul final, nu mai este posibil să ajutați o persoană.
Stadiul 3 al infecției cu HIV
Etapa 3 Infecția cu HIV este o etapă intermediară între momentul în care boala este încă vindecabilă în principiu și SIDA. Perioada de timp considerată este cea mai periculoasă pentru organism. Simptomele pronunțate ale infecției, observate în etapele 1 și 2, intră într-o stare latentă, dar boala în sine nu dispare, progresând și provocând noi patologii în organism.
În medie, durata etapei 3 nu depășește 6-7 ani, dar la unii pacienți boala poate fi asimptomatică cel puțin 20 de ani.
Caracteristici
Stadiul 3 subclinic HIV la majoritatea pacienților se manifestă după cum urmează:
Din păcate, aceste semne caracteristice nu sunt suficiente pentru ca pacientul să se prezinte la medic. Cel mai adesea, o creștere a ganglionilor limfatici este atribuită altor boli mai puțin periculoase, a căror infecție este slăbită de infecția cu HIV a organismului, apare aproximativ în această perioadă.
Mulți specialiști acordă o atenție deosebită acestor simptome doar atunci când la un pacient se găsesc trei sau mai multe grupuri de ganglioni limfatici măriți localizați în locuri diferite. În acest caz, pacientul este invitat să facă un diagnostic adecvat, în timpul căruia este detectat stadiul latent al HIV.
Un pacient care nu observă semne de HIV în sine nu se gândește adesea la pericolul pe care această boală infecțioasă și el însuși, în calitate de purtător al acesteia, îl reprezintă pentru alții. Duce o viață normală, fără să știe că este un potențial răspânditor al bolii. Durata etapei latente depinde de puterea sistemului imunitar și de puterea corpului.
Fiind interesat de cât trăiesc pacienții cu HIV, ar trebui să acordăm o atenție deosebită faptului că a treia etapă a bolii este considerată fatală, dar, în același timp, nu este încă posibil să excludem un rezultat letal.
Moartea poate apărea din cauza tuberculozei pulmonare, a dezvoltării herpesului zoster diseminat și chiar a pneumoniei. În a treia etapă a HIV, se observă adesea o scădere progresivă a greutății corporale, în medie, pacientul pierde până la 10% din greutatea sa obișnuită. O astfel de pierdere în greutate semnificativă se datorează cel mai adesea diareei prelungite, ale cărei cauze rămân neexplicate mai mult de 1 lună.
Pacienții pot experimenta disconfort în cavitatea bucală din cauza candidozei dezvoltate. O consecință directă a infecției este leucoplazia, neuropatia periferică, o formă localizată a sarcomului Kaposi, sinuzita bacteriană, piomiozita.
Este posibil ca boala să nu progreseze timp de 12 sau mai mulți ani, ceea ce înseamnă că persoana va fi complet sănătoasă în exterior. Un corp puternic, susținut de terapia medicamentoasă necesară, este capabil să lupte mult timp împotriva infecției. În practica medicală, există cazuri când un pacient trăiește fără să cunoască diagnosticul său până la moartea sa, care apare din cauze naturale și nu are nicio legătură cu boala în sine.
Stadiul latent al HIV la copii
Infecția unui copil cu infecție HIV are loc cel mai adesea în uter sau în procesul de transfuzare a sângelui unei persoane bolnave. În stadiul latent, boala are o durată relativ scurtă - câteva luni și chiar săptămâni după infecție. În același timp, semnele HIV la un copil sunt mai pronunțate - întreaga piele sau secțiunile sale individuale, membranele mucoase sunt afectate.
Menținerea vieții și a sănătății unui copil infectat cu HIV este extrem de dificilă. Dacă boala nu a fost detectată în stadiul 1, 2 și 3, practic nu există șanse de recuperare. După ce au trecut toate cele trei stadii de infecție, organismul încetează să lupte, copilul este diagnosticat cu SIDA.
A treia etapă a bolii este cunoscută și sub denumirea de limfadenopatie generalizată persistentă. Pentru determinarea cât mai precisă a principalelor cauze ale bolii, semnelor și consecințelor acesteia, se utilizează împărțirea perioadei de timp luate în considerare în faze separate:
Din păcate, descrierea prezentată a dezvoltării celei de-a treia etape a bolii nu este întotdeauna adevărată. În cele mai multe cazuri, boala este asimptomatică, aceste semne nu sunt luate suficient de serios. În timpul tranziției la stadiul latent, sistemul imunitar încă face față singur bolii și, prin urmare, persoana nu simte schimbări grave.
Desigur, sistemul imunitar nu este capabil să suprime virusul, dar poate conține efectele sale nocive timp de 10-15 ani.
Diagnostic, tratament, prevenire
Diagnosticul se face prin prelevarea de sânge dintr-o venă pentru a detecta anticorpii împotriva virusului. Un rezultat pozitiv al testului este un motiv pentru o pată a sistemului imunitar. Boala este incurabilă, dar dacă este depistată în stadiul latent, este probabil ca pacientul să poată duce o viață plină și chiar să trăiască până la bătrânețe.
Tratamentul infecției cu HIV în stadiul latent se realizează în trei direcții:
Medicamentele și medicamentele menționate mai sus pot face față cu adevărat unor forme de manifestare a HIV în stadiul latent, dar nu pot vindeca complet boala. După cum sa menționat mai sus, utilizarea lor în perioada specificată vă permite să încetiniți dezvoltarea bolii, dar infecția va rămâne în continuare în organism și va continua efectele patologice asupra acesteia.
Detectarea la timp a unei persoane infectate cu HIV permite nu numai prevenirea răspândirii în continuare a bolii, ci și creșterea speranței de viață.
Nu este nevoie să așteptați următorul examen medical sau internare în spital pentru a face un test HIV. Ar trebui să consultați un medic dacă aveți următoarele simptome:
În plus, există pierderea capacității de muncă, insomnie, apatie, lipsă de apetit. Stadiul latent poate fi însoțit de febră și tulburări ale sistemului digestiv, în special, diaree. Natura acestor afecțiuni nu poate fi dezvăluită pentru o perioadă lungă de timp, ca urmare, perioada prodromală, când un ajutor eficient poate fi încă oferit pacientului, se încheie, iar HIV trece în a patra etapă (termică) de dezvoltare sau SIDA, așa cum am menționat mai sus.
Dacă boala este detectată în a treia etapă care precede SIDA, nu trebuie să disperați. Potrivit oamenilor de știință, pacienții care au reușit să ajungă în această perioadă specială în dezvoltarea bolii și, în același timp, nu experimentează un sentiment clar de disconfort pot continua să-și conducă modul obișnuit de viață. Ei nu se vor putea recupera de la virus, dar este destul de realist să prevenim răspândirea bolii în tot organismul și să ducă la moarte.
Cu ajutorul medicamentelor descrise mai sus, este posibilă oprirea dezvoltării bolii timp de 5, 10, 20 sau mai mulți ani. Dacă urmați recomandările unui medic diagnosticat cu HIV, vă puteți trăi aproape toată viața, dintre care există o mulțime de exemple.
Stadiul 4 al infecției cu HIV cât să trăiască
Faza 4B (semne moderat pronunțate, „intermediare”) în ceea ce privește manifestările clinice ale bolii este apropiată de conceptul de SAH. Există unele simptome sau semne generale de SIDA fără generalizarea infecțiilor oportuniste sau a tumorilor care apar în stadiile ulterioare ale bolii. Adică, în această perioadă a bolii, vorbim de leziuni mai grave decât în faza 4A, și nu fatale, comparativ cu faza 4B. Caracteristică: febră prelungită inexplicabilă de tip intermitent sau persistent mai mult de 1 lună, diaree cronică inexplicabilă mai mult de 1 lună, scădere în greutate de peste 10% din greutatea corporală. Există modificări mai profunde ale pielii și mucoaselor care tind să se răspândească și să reapară (herpes zoster, leucoplazie păroasă, gingivita necrozantă și parodontoză, angiomatoză bacilară, sarcom Kaposi localizat).
În această fază a infecției cu HIV se pot observa leziuni bacteriene, fungice, virale, protozoare ale organelor interne, dar fără diseminarea procesului infecțios. Printre acestea se dezvoltă cel mai adesea leziuni bacteriene sau fungice ale plămânilor. agenți cauzali pneumonie bacteriană Pacienții infectați cu HIV au cel mai adesea Streptococcus pneumoniae și Haemophilus influenzae. În plus, pneumonia poate fi cauzată de stafilococi, nocardie, legionella, micoplasme, rodococi, streptococi de grup B, Klebsiella, Proteus, Escherichia, Pseudomonas aeruginosa și unele bacterii anaerobe. Adesea există asociații microbiene, virale-microbiene și microbio-protozoare. Simptomatologia pneumoniei bacteriene la pacienții infectați cu HIV este destul de tipică și practic nu diferă de manifestările clinice ale pneumoniei la persoanele neinfectate cu HIV: sindrom general de intoxicație, febră, tuse cu spută, rafale umede, compactare în plămâni, imaginea cu raze X corespunzătoare etc. d. Ocupă un loc aparte tuberculoza pulmonara, care în sine rămâne o problemă foarte importantă, mai ales pentru Rusia. Se crede că prezența HIV la bolnavii anterior de tuberculoză în 30% din cazuri duce la o recidivă a tuberculozei. Leziuni fungice(candidoza, criptococoza, mai rar - aspergiloza, sporotricoza, mucormicoza, micozele endemice - histoplasmoza, coccidioidomicoza, blastomicoza, penicilioza) la pacientii infectati cu HIV sunt si ele destul de frecvente. Porțile de intrare ale infecției sunt cel mai adesea plămânii. Ciupercile care au pătruns aici creează focarul principal al infecției. În același timp, activarea infecției latente are loc pe măsură ce se dezvoltă imunodeficiența.
Patogeneza purpură trombocitopenică idiopatică, probabil din cauza afectării directe HIV a megacariocitelor care conțin receptori CD4 (aceștia din urmă sunt absenți pe trombocite). În plus față de acest mecanism, trombocitopenia la persoanele infectate cu HIV poate fi asociată cu agresiune autoimună. Pe fondul imunosupresiei progresive, se determină o tendință la anemie. Leucopenia se datorează în principal limfopeniei și doar într-o mică măsură neutropeniei. Virusul se înmulțește activ, semnele de imunodeficiență cresc. A evidențiat o scădere a numărului de limfocite CD4 la 200-300/µl.
Faza 4B boala (semne exprimate, tardive) corespunde stadiului avansat de SIDA. De regulă, se dezvoltă atunci când durata procesului infecțios este mai mare de 5 ani. Eșecul crescând al sistemului imunitar duce la dezvoltarea a două manifestări clinice principale ale SIDA - infecții oportuniste și neoplasme, care capătă un caracter diseminat generalizat și sunt mortale. În plus, trebuie amintit că orice microorganisme patogene provoacă stări clinice neobișnuit de severe.
Printre infecții bacteriene Tuberculoza (atât pulmonară cât și extrapulmonară), micobacterioza atipică, pneumonia recurentă și salmoneloza generalizată sunt de cea mai mare relevanță. Printre infectii fungiceÎn primul rând, este necesară izolarea ciupercilor din genul Candida, care sunt omniprezente și la pacienții cu infecție HIV pot provoca leziuni ale oricărui organ, de la piele până la manifestări severe de esofagită sau candidemie. Cele mai importante infecții fungice oportuniste omniprezente includ criptococoza (extrapulmonară), manifestată, de regulă, prin meningită sau meningoencefalită și diseminare până la sepsis. Printre leziuni virale cel mai adesea se manifestă infecții cauzate de familia herpesvirusurilor (virusurile herpes simplex tipuri 1 și 2, varicela zoster, citomegalovirus), precum și leucoencefalopatia multifocală progresivă (unul dintre papovavirusuri este virusul poliomului JC (Jakob-Creutzfelt). Principalul dintre invazii oportuniste de protozoare cu infecție HIV sunt pneumocistoza, toxoplasmoza, criptosporidioza, isosporiaza. În ultimii ani, microsporidioza, ciclosporoza, blastocistoza și acantamoebiaza au fost din ce în ce mai mult diagnosticate la pacienții cu SIDA. De menționat că etiologia dezvoltării infecțiilor oportuniste care complică infecția cu HIV în stadiul bolilor secundare poate fi foarte diferită în general și este în mare măsură determinată de condițiile de viață, climatice și naturale în care trăiește o persoană bolnavă. la cele mai semnificative neoplasme care apar cu infecția HIV pe fondul imunodeficienței profunde includ sarcomul Kaposi și limfoamele non-Hodgkin (cu localizare mai frecventă în sistemul nervos central). La femeile infectate cu HIV aflate în stadiul avansat de SIDA, se găsește adesea carcinom malign de col uterin asociat cu papilomavirus uman tip 16, 18 sau 31.
Diagnosticul de SIDA avansat poate fi pus dacă există semne pronunțate Cașexia HIV (sindromul de epuizare din cauza HIV). Acest sindrom este interpretat ca o pierdere semnificativă involuntară a greutății corporale de mai mult de 10% din cea originală în prezența diareei cronice (scaune moale de cel puțin 2 ori pe zi timp de mai mult de 1 lună) și febră intermitentă sau constantă inexplicabilă pentru mai mult de 1 lună, precum și slăbiciuni cronice. În același timp, nu ar trebui să existe boli sau afecțiuni concomitente (cu excepția infecției cu HIV) care ar putea explica acest complex de simptome. În prezent, este general acceptat că acest tip de enteropatie apare ca urmare a acțiunii directe a HIV nu numai asupra celulelor sistemului imunitar intestinal (limfocite CD4, macrofage), ci și asupra celulelor cromafine producătoare de serotonină. Examinarea histologică a probelor de biopsie a jejunului a evidențiat atrofie viloasă, hiperplazie a criptelor și o creștere a conținutului de limfocite intraepiteliale.
Merită să ne oprim mai ales Encefalopatie HIV (complex SIDA-dement), ale căror manifestări inițiale sunt uneori înregistrate deja în fazele 4A și 4B. Complexul SIDA-demență se bazează pe encefalita subacută cauzată de HIV. Diagnosticul demenței SIDA se bazează pe următoarele criterii: tulburări cognitive, comportamentale și motorii care progresează în săptămâni sau luni; absența bolilor sau stărilor concomitente (altele decât infecția cu HIV) care pot provoca aceste modificări; absența infecțiilor oportuniste sau a tumorilor cerebrale excluse prin teste clinice instrumentale și de laborator, inclusiv prin examinarea lichidului cefalorahidian. Mielopatia vacuolară progresivă este, de asemenea, rezultatul unei leziuni directe HIV ale măduvei spinării. Într-o proporție semnificativă de cazuri, este combinată cu demența, dar se poate dezvolta izolat sau poate predomina în tabloul clinic al infecției cu HIV. Neuropatiile periferice (polineuropatia simetrica distala, polineuropatia inflamatorie demielinizanta) si leziunile musculare datorate expunerii directe la HIV apar si ele frecvent in acest stadiu al bolii.
Destul de des, în perioada de SIDA avansat, se exprimă trombocitopenie, anemie și neutropenie. Se determină imunosupresia profundă, în care numărul de limfocite CD4 scade la mai puțin de 200/µl. Vine cu timpul stadiu terminal , în special cu o scădere a celulelor CD4 la 50/µl, când boala progresează constant chiar și pe fondul unei terapii adecvate, care în cele din urmă duce la moartea pacientului.
Observarea clinică pe termen lung a pacienților cu infecție HIV a arătat că după apariția unor boli secundare, aceștia pot experimenta perioade lungi de remisie. De aceea, în stadiul bolilor secundare, trebuie să se distingă fazele de progresie (în prezența manifestărilor clinice ale bolilor secundare) și de remisiune (atunci când manifestările clinice ale acestora sunt absente). În plus, din punct de vedere prognostic și în raport cu managementul pacientului, este esențial important dacă progresia (remisiunea) are loc spontan sau pe fondul terapiei antiretrovirale și dacă pacientul a primit anterior tratament sau îl primește în prezent.
Cu toate acestea, trebuie remarcat că clasificarea detaliată dată aici nu este lipsită de unele deficiențe. Principala este lipsa atașamentului rigid la rezultatele studiilor de laborator ale stării sistemului imunitar. De aceea, în 1993 Centrul pentru Controlul Bolilor (CDC, SUA) a adoptat o clasificare care prevede relația dintre semnele clinice și imunologice (nivelul celulelor CD4) ale infecției cu HIV. Include 3 categorii clinice (A, B, C) și 3 categorii de conținut de T-helper (mai mult de 500/µl, 200-499/µl, mai puțin de 200/µl). Categoria clinică A include infecția acută cu HIV, infecția cu HIV asimptomatică și limfadenopatia generalizată persistentă (PGL). Cele mai importante sindroame din categoria B sunt: angiomatoza bacilară; candidoza orofaringiană și/sau vaginală care persistă mai mult de 1 lună sau este dificil de tratat; displazie cervicală severă (carcinom); febră peste 38,5 0 C sau diaree mai mult de 1 lună; leucoplazie păroasă; herpes zoster recurent sau diseminat; purpură trombocitopenică idiopatică; listerioza; tuberculoza pulmonara; boală inflamatorie pelvină; neuropatie periferica. Categoria C corespunde practic fazei de SIDA avansat conform clasificarii V.I. Pokrovsky. Conform clasificării CDC, diagnosticul de SIDA se stabilește pentru toate persoanele cu categoria clinică C (indiferent de conținutul de celule CD4), precum și pentru pacienții cu un nivel de celule CD4 sub 200/μL, chiar dacă au categorii clinice A. sau B și fără categoria C.
Semne clinice ale HIV în stadiul terminal
„Cuma secolului XXI” - acesta este numele acestei boli. Astăzi, aproape 5% din populația lumii este infectată cu HIV. Patologia în stadiile incipiente nu este vizibilă, ceea ce nu se poate spune despre stadiul final al dezvoltării infecției cu HIV. De mult s-a dovedit că oamenii nu mor din cauza virusului imunodeficienței, moartea survine din cauza bolilor care se dezvoltă pe fondul SIDA.
O persoană care se află în ultimul stadiu al HIV stă de obicei într-un centru de reabilitare sub supravegherea medicilor de boli infecțioase. Semnele ultimei etape a SIDA sunt foarte vizibile. Pacientul nu are absolut nicio imunitate, nicio putere de a lupta împotriva bolii. De obicei, este foarte slab și are multe pete negre și vânătăi pe corp. Acestea din urmă se formează din orice atingere, aceasta se datorează unei încălcări a numărului de sânge. Pielea pierde astfel posibilitatea de regenerare.
Stadiul terminal al HIV (SIDA) poate dura de la o săptămână la trei ani. Practic nu există șanse de recuperare pentru pacient. Această perioadă este ireversibilă. Starea se poate îmbunătăți pentru un timp, dar acestea sunt doar schimbări pozitive vizibile. Culoarea pielii pacientului se normalizează ușor și apare pofta de mâncare, dar după un timp SIDA încă câștigă. Persoanele cu ultima etapă de SIDA nu trăiesc mai mult de trei ani, cu condiția să rămână într-un spital sub supraveghere non-stop și să ia în mod constant medicamente antiretrovirale și medicamente care ajută la a face față bolilor concomitente. Dacă pacientul nu merge la centrul SIDA și ultima etapă a HIV trece acasă, atunci viața lui se reduce semnificativ. Numărătoarea inversă poate dura luni sau chiar săptămâni, depinde de cât de mult s-a dezvoltat boala și de ce boli concomitente are persoana respectivă.
În oricare dintre cele cinci etape ale infecției cu HIV, ganglionii limfatici se pot inflama. În ultima perioadă, acest simptom este deosebit de periculos, deoarece celulele pielii sunt atât de deteriorate încât nu pot rezista la o astfel de umflare. Rupturile tisulare și scurgerile purulente sunt semne clare ale HIV în stadiul cinci. În astfel de cazuri, ar trebui să fiți deosebit de atenți când intrați în contact cu o persoană infectată. Pacienții cu SIDA, chiar și în ultima etapă, nu pot infecta pe alții prin mijloace casnice, dar având în vedere sângerări frecvente, există riscul transmiterii infecției la contactul cu lichidul biologic.
SIDA în stadiu terminal are o serie de simptome care pot fi confundate cu alte boli, cum ar fi tuberculoza, pneumonia severă, cancerul de piele sau psoriazisul sever. De asemenea, devine dificil pentru o persoană să respire, de multe ori tusea este însoțită de eliberarea de mucus cu sânge. Acest lucru indică leziuni ale plămânilor și ale tractului respirator. Uneori, un semn similar poate fi un simptom al sângerării interne. Întregul corp este adesea acoperit cu pete roșii. La locul formării lor, pielea se desprinde, acest fenomen este similar cu psoriazisul.
În a 5-a perioadă de imunodeficiență, o persoană își pierde adesea capacitatea de a gândi logic. Este asociat cu afectarea creierului. Motivele pentru aceasta sunt diferite. Cineva câștigă autocompătimirea și ura față de ceilalți, este dovedit că astfel de oameni sunt deosebit de susceptibili la schimbări fizice. La alți pacienți, începe un abces de tumori, care apar adesea pe fondul imunodeficienței, afectează creierul. Este inutil să facem față unor astfel de consecințe.
Aș dori să menționez că stadiul terminal al infecției cu HIV (SIDA) apare mult timp după infectare. Adică, pacientul are cel puțin zeci de ani înainte de debutul perioadei a cincea a bolii. Desigur, totul este individual și depinde de prezența bolilor concomitente, de terapie și de stadiul în care a fost recunoscut HIV.
În ultima etapă, simptomele HIV sunt întotdeauna pronunțate. În comparație cu a treia perioadă, tenul pacientului este semnificativ diferit. Analizând fotografiile persoanelor cu SIDA în diferite faze, puteți observa o întunecare treptată a pielii. Acest semn nu este natural, nu arată ca un bronz. Pielea capătă o nuanță albastru-negru. Zona din jurul ochilor și buzelor este afectată în special.
Dacă fața devine aproape uniform întunecată, pe corp apar pete, de regulă, culoarea lor variază de la albastru la negru. Acopera aproape tot corpul pacientului. Leziunea cutanată începe cu picioarele, ceea ce nu lasă timp să sesizeze debutul ultimului stadiu al HIV (SIDA). Dacă te uiți cu atenție, atunci fiecare astfel de pată are răni foarte mici, care mai târziu încep să se deterioreze sau să sângereze.
O apariție frecventă în imunodeficiența este prezența unor boli concomitente grave, cum ar fi sifilisul. În această combinație, nasul pacientului și mărul lui Adam sunt deprimați. Astfel de oameni mor destul de repede, deoarece este dificil pentru un sistem imunitar deja slăbit să lupte împotriva bolilor și să restabilească oasele, ceea ce duce la epuizarea completă a organismului.
Pot fi ajutați persoanele aflate în ultima etapă de HIV? Terapia poate doar susține viața. Etapa finală de dezvoltare a infecției cu HIV este ireversibilă. Odată cu adoptarea la timp a terapiei, nu se poate decât să întârzie moartea inevitabilă. Un pacient care este internat la Centrul SIDA primește nu numai terapie antivirală, ci și medicamente pentru boli concomitente care s-au dezvoltat pe fondul imunodeficienței, precum și analgezice.
Un alt simptom al ultimei etape a SIDA sunt modificările oculare. Înroșirea severă sau albastrul stratului proteic este combinată cu deteriorarea membranelor mucoase. Nervul optic poate fi deteriorat, ca urmare a unei astfel de modificări, există o pierdere parțială sau completă a vederii la pacient.
Datorită faptului că SIDA este o boală direct legată de imunitate, pacientul în acest stadiu suferă de orice, chiar și de cea mai nesemnificativă infecție, care se dezvoltă apoi în afecțiuni grave. În a cincea perioadă de imunodeficiență, nici măcar o răceală obișnuită nu poate fi tratată.
Celulele își pierd capacitatea de refacere, adică pielea, atunci când este tăiată, nu se regenerează, nu se vindecă. Deteriorările, abraziunile și zgârieturile încep să se deterioreze. Sângele de la ei, de regulă, nu este alocat puternic. Pacientul cu leziuni ale pielii simte o durere dureroasă, care nu dispare de la sine în timp.
Pacienților cu SIDA li se prescriu ședințe de fizioterapie și chimioterapie, ceea ce duce la o oarecare îmbunătățire a stării, dar poartă cu sine o serie de consecințe. Există căderea părului și chelie completă. Un astfel de rezultat poate fi nu numai rezultatul procedurilor, ci și o consecință a bolii în sine.
Se poate observa că durata de viață a unui pacient în ultima etapă a SIDA nu poate fi denumită cu exactitate. Dacă pacientul este în tratament la domiciliu și nu merge la spital pentru ajutor, durata vieții lui poate fi măsurată în săptămâni sau luni. În tot acest timp va simți durere și alte simptome ale bolilor concomitente. Când contactați un centru specializat în lupta împotriva SIDA, puteți prelungi viața cu până la trei ani. În cazul în care pacientul refuză spitalizarea, este necesar să-i explice consecințele deciziei luate și să insiste să caute ajutor. La internarea în spitalul Centrului SIDA, merită raportată durata simptomelor, ultimul rezultat al testelor de încărcare virală și bolile concomitente. Spitalul va efectua cercetări pentru a clarifica diagnosticul.
Merită să ne amintim că ultima etapă poate fi amânată doar dacă contactați un specialist în boli infecțioase în timp util, urmând cu strictețe toate instrucțiunile acestuia și luând terapie gratuită pentru combaterea retrovirusului. O persoană infectată poate duce o viață normală, poate avea o familie și copii, să obțină o educație și să lucreze în orice domeniu de activitate, dar toate acestea sunt reale doar atunci când se efectuează terapia antiretrovială.
Din păcate, până acum nu există medicamente care să poată învinge boala, iar măsurile luate vizează încetinirea dezvoltării. Doar începerea timpurie a unui tratament eficient oferă șansa unei prelungiri semnificative a vieții. SIDA nu are analogi în practica medicală în ceea ce privește varietatea manifestărilor clinice, dar tendințele generale în dezvoltarea sa sunt susceptibile de analiză.
informatii generale
În esență, infecția cu HIV este o boală progresivă cauzată de virusul imunodeficienței umane (HIV). În timpul activității vitale a infecției, sistemul imunitar uman este suprimat odată cu dezvoltarea sindromului imunodeficienței dobândite (SIDA), care duce în cele din urmă la o inhibare completă a capacității organismului de a rezista oricăror infecții. Orice boli oportuniste secundare devin fatale pentru o persoană, deși nu prezintă niciun pericol pentru un organism normal.
În esență, SIDA este ultima etapă a dezvoltării infecției cu HIV și, din păcate, această etapă a bolii apare la orice pacient infectat în decurs de 5-16 ani de la infectare, în funcție de măsurile luate. Cât timp trăiesc bolnavii? Statisticile arată că în stadiul avansat de SIDA, speranța de viață este în medie de 9-10 luni, totuși, cu o terapie eficientă în stadiile incipiente, viața pacientului poate fi menținută timp de 50-70 de ani.
Mecanismul patogenezei infecției cu HIV nu a fost încă elucidat, dar o serie de caracteristici ale progresiei bolii pot fi analizate și au propriile modele. În cursul bolii, stadializarea este destul de clar urmărită, iar schema de schimbare a etapelor se pretează la anumite reguli. În Rusia, se obișnuiește să se distingă 5 stadii de dezvoltare a HIV: incubație, manifestări primare, faza subclinică, perioada de boli secundare, stadiul terminal. Dacă vorbim despre SIDA ca un tip separat de infecție cu HIV, atunci acesta se formează în cele din urmă în ultimele 2 etape.
Etapele predecesoare
Etapa de incubație, adică perioada de la infectare până la primele manifestări ale simptomelor bolii poate dura de la 20 de zile la 3 luni. În această etapă, o persoană nu simte nicio schimbare, în plus, este încă dificil să detecteze anticorpi. Durata dezvoltării asimptomatice a bolii depinde de tipul de virus, de vârstă, de caracteristicile organismului și de etiologia bolii. Deci tulpina HIV-1 se dezvoltă mult mai repede decât HIV-2.
A doua etapă a HIV este caracterizată de manifestările primare ale infecției. Este împărțit în mai multe etape:
Stadiul asimptomatic poate dura de la 1-2 luni la 2-3 ani: în acest moment, o persoană bolnavă nu simte semne evidente, dar, spre deosebire de prima etapă, el devine un purtător infecțios al HIV și se găsesc anticorpi în sânge. .

Manifestările primare se manifestă sub forma unei faze febrile acute cu următoarele simptome: febră, slăbiciune generală, transpirație crescută noaptea, greață, diaree, pierderea poftei de mâncare, dureri în cap și gât, ganglioni limfatici măriți, erupții cutanate în forma de pete si papule, descuamarea pielii, semne de herpes si dermatita. Dezvoltarea ulterioară a bolii duce la apariția unei infecții acute (stadiul 2B), care provoacă boli secundare. Dintre aceste manifestări secundare, cele mai frecvente sunt: pneumonia bacteriană, amigdalita, candidoza, diferite tipuri de herpes.
Trebuie remarcat faptul că, în a doua etapă, manifestările primare și secundare sunt încă susceptibile de un tratament eficient, ceea ce crește semnificativ speranța de viață a unei persoane infectate.
Etapa 3 (dezvoltare subclinica) este considerata precursorul imediat al SIDA („pre-SIDA”). În această perioadă, are loc o formare treptată a deficienței imunitare. Simptomele explicite ale bolii în etapa a 3-a scad, iar principala manifestare este ganglionii limfatici măriți. Cu toate acestea, o astfel de asigurare este înșelătoare, pentru că. nivelul limfocitelor CD4 scade, ceea ce duce la imunodeficiență. Etapa poate dura de la 2 la 15 ani, dar cel mai adesea durează 5-6,5 ani.
Progresie
SIDA în sine se dezvoltă începând cu a 4-a etapă - perioada patologiilor secundare. În mod convențional, această perioadă este împărțită în mai multe etape. Etapa 4A se caracterizează printr-o pierdere a greutății corporale de până la 8-10% și semne pronunțate de boli secundare: încălcări ale pielii și mucoaselor de natură fungică, bacteriană și virală; faringită recurentă, sinuzită, herpes zoster.

Ultima a 5-a etapă este stadiul terminal sau SIDA avansat. Această etapă nu se numește în zadar stadiul de moarte al infecției cu HIV, deoarece. se caracterizează prin procese ireversibile cu caracter generalizat, a căror tratare nu mai este posibilă. În această perioadă, tratamentul are ca scop ameliorarea durerii și atenuarea suferinței unui muribund. În acest stadiu, o persoană poate trăi încă câțiva ani (în medie 12-20 de luni), dar este deja imposibil să oprească boala. Probabilitatea decesului este de 100%.
În stadiul terminal, are loc generalizarea bolilor și patologiilor, se dezvoltă procese tumorale și diferite boli secundare: tuberculoză, salmoneloză, encefalită, meningită, toxoplasmoză, histoplasmoză, pneumonie pneumocystis și o serie de alte patologii. Organismul își pierde complet imunitatea la orice leziuni infecțioase.
SIDA este o boală teribilă pentru care în prezent nu există leac. Este posibil să se prelungească viața unei persoane bolnave numai cu terapie antivirală activă în stadiile inițiale. Odată cu trecerea bolii la stadiul final, nu mai este posibil să ajutați o persoană.
Infecția cu HIV este o boală infecțioasă cronică de lungă durată cauzată de virusul imunodeficienței umane, caracterizată prin distrugerea treptată a întregului sistem imunitar al pacientului și apariția imunodeficienței, care contribuie la apariția oricăror infecții oportuniste și tumori. Răspândirea sa a început în urmă cu mai bine de 20 de ani, acum are caracterul unei pandemii, incidența crește constant pe întreaga planetă.
Dacă mai devreme HIV a fost înregistrat doar în țările din Africa de Vest și de Sud, acum centrul său s-a mutat în țările din Europa de Est, sau mai bine zis, în CSI. Ponderea Rusiei în acest caz este de 80% din cazuri, 15% scade pe Ucraina, Belarus, Kazahstan, Moldova și Tadjikistan. Structura ONU, care este angajată în prevenirea infecției cu HIV la nivel mondial, a declarat în iulie 2016 că cea mai semnificativă incidență a fost observată din țările CSI din Rusia, în prezent este de 824 de mii de persoane, primul astfel de pacient a fost înregistrat înapoi în URSS în 1987 Aceste rate sunt asociate cu niveluri ridicate de consum de droguri injectabile.
Caracteristica excitatorului
HIV aparține familiei de retrovirusuri, un gen de lentivirusuri, care se numesc lenți, astfel încât simptomele bolii apar după foarte mult timp. Pe suprafața virusului sunt mii de molecule de proteine, dar moleculele gp120 și gp41 provoacă SIDA, cu ajutorul căreia atacă componentele protectoare ale sistemului imunitar și anume limfocitele.
Moare în aer în câteva secunde, la 56 ° C este distrus într-o jumătate de oră, la 80 ° C - după 10 minute, este distrus prin contact cu antiseptice: peroxid, acid clorhidric, clor, alcool. Din fierbere piere instantaneu. Poate fi viabil în stare uscată timp de aproximativ 2 săptămâni, supraviețuiește numai în medii lichide, în special în sânge.
Patogeneza
Sistemul imunitar uman este format din 4 tipuri de celule, dintre care principalele sunt limfocitele - acestea oferă protecție organismului. Pentru a face acest lucru, ei recunosc elementele străine care au intrat în organism și încep să dezvolte anticorpi speciali împotriva acestuia - molecule de proteine care îndeplinesc funcția de protecție. Acele tipuri de elemente din sânge care sunt concepute pentru a ne proteja se numesc limfocite și există 2 clase, dintre care una și-a luat numele de la locul producerii sale, adică. timus, sau timus, - limfocitul T. Are 3 subspecii suplimentare: principalele sunt T-killers care distrug orice celule străine; următoarele - T-helpers - contribuie la formarea și existența imunității; acestea din urmă sunt T-supresoare, sau celule de reglare, ele controlează puterea și durata răspunsului imun al organismului.
Virusul imunodeficienței umane are o structură complexă, la suprafața sa conține excrescente rotunjite sub formă de cauciucuri, așa-numitele petale, care se încadrează în adânciturile limfocitelor sistemului imunitar uman ca niște puzzle-uri sau cheia unei lacăte. Aceasta se referă la acele tipuri de limfocite care conțin receptori CD4+ pe suprafața lor (ajutor T, macrofage concepute pentru a captura și digera agenți străini și celule dendritice). Agentul patogen le deschide și apoi distruge capacitatea limfocitelor de a recunoaște agenții străini.
Plicul care acoperă virusul este complet combinat cu membrana celulară a limfocitelor. Fuzionarea cu acesta, virusul pătrunde mai întâi în plasma celulei limfocitelor, iar apoi în componenta sa cea mai valoroasă - nucleul. Aici, fără mare dificultate, agresorul este integrat în chiar aparatul genic al nucleului, adică. începe să reproducă celule de felul său din materiale, începe procesul de dezvoltare a HIV. Destul de des, un virus se poate ascunde, dar transmiterea lui continuă în timpul diviziunii celulare, se răspândește, aparatul său genic este deja prezent în toate celulele fiice.
La început, organismul infectat luptă și compensează lipsa și moartea masivă a celulelor sale protectoare producând altele noi. Dar, în timp, acest lucru nu este suficient și apoi sistemul imunitar al pacientului începe să se prăbușească ireversibil. Macrofagele, T-helpers mor și nu pot proteja organismul, este complet lipsit de apărare împotriva oricărei boli, chiar și a celei mai frivole.
Și în acest moment, înfrângerea și distrugerea tuturor limfocitelor noi continuă, numărul lor scade cu o rată atât de catastrofală încât foarte curând numărul de T-helper în 1 cu. mm de sânge scade mai întâi la o mie de unități inițiale de 2-3 milioane, iar apoi devine mai puțin de 400 de unități. Și dacă un limfocit sănătos poate produce până la o mie de corpuri de protecție imunitară, atunci pacientul nu va produce nici măcar zece. Când numărul de limfocite T CD4+ devine mai mic de 200 per 1 µl de sânge, imunitatea celulară nu mai funcționează. HIV este considerat cel mai mortal și „inteligent” virus: nu se sinucide, ci bolile care se unesc.
Modalitati de infectare
Calea cea mai frecventă este contactul cu sângele, prin sânge la utilizarea unei seringi obișnuite de către dependenții de droguri, în timpul transfuziilor de sânge, a procedurilor medicale nesterile în saloanele de tatuaje și piercing, în timpul transplantului de organe, a procedurilor endoscopice și stomatologice, manichiura, utilizarea periuței de dinți a altcuiva, aparat de ras, dacă au chiar și cea mai mică cantitate de sânge. Calea sexuală de transmitere este relevantă pentru sexul neprotejat, în special în rândul homosexualilor, deoarece membrana mucoasă a rectului este deteriorată. Sexul oral este contagios în 0,04% din cazuri, dovedindu-se a fi mai periculos pentru partenerul care intră în contact cu organele genitale decât pentru celălalt care primește doar salivă. Fluidele biologice conțin puțin virus, devin posibile surse de infecție doar dacă conțin impurități din sânge.
Posibilitatea de infectare apare atunci când există o așa-numită poartă de intrare pentru pătrunderea HIV, poate fi chiar mici abraziuni, microfisuri, zgârieturi sau răni, membrane mucoase deteriorate în timpul oricăror manipulări de către stomatologi, ginecologi, chirurgi și stomatită, boala parodontală, eroziunea sunt ele însele periculoase în ceea ce privește infecțiile. Virusul se poate transmite și de la o mamă bolnavă în timpul sarcinii la un făt sau în timpul nașterii (cale verticală), dar există multe cazuri de copil sănătos născut din astfel de mame. Virusul nu se transmite prin contact-casnic (prin salivă, transpirație, urină). Sursa de infecție este pacientul și purtătorul, grupul de risc pentru dezvoltarea HIV include: cei implicați în prostituție, dependenți de droguri, persoane fără un loc fix de reședință etc. Pielea întreagă servește ca o barieră de încredere împotriva pătrunderii virusului. , deci infecția nu se întâmplă din îmbrățișări, sărutări, nu se infectează în băi, piscine, de la animale, de la mușcături de țânțari.
Clasificare
Există 2 tipuri de virus - HIV-1 și HIV-2. Acesta din urmă este mai rar întâlnit, întâlnit doar în Africa de Vest, HIV-1 este vinovat de pandemie în lume, nu are rezervor în natură. Există următoarele etape ale infecției cu HIV:
Stadiul manifestărilor primare poate fi asimptomatică sau combinată cu boli secundare. Clasificarea infecției HIV și stadiile de dezvoltare sunt importante pentru dezvoltarea tratamentului pentru pacient.
stadiul primar
Orice infecție începe cu o perioadă de incubație, aici este în medie de la 20 la 100 de zile, uneori până la 1-10 ani. În această etapă, virusul intră în corpul uman și începe producția de anticorpi, infecția nu se manifestă, persoana nu simte nimic, ci devine un purtător contagios al infecției. Conținutul de anticorpi este foarte scăzut și nu este încă posibilă detectarea HIV în laborator. Apoi urmează prima etapă a infecției cu HIV, cursul ei trece prin mai multe faze.
La început, faza acută, febrilă durează până la 3 săptămâni, simptomele seamănă cu o răceală: temperatura crește la 38-39 ° C, pofta de mâncare scade, printre primele simptome se numără umflarea, dar lipsa de durere a ganglionilor limfatici cervicali, amigdalele mărite. , cefalee, oboseală, stare generală de rău, faringită, tuse, mialgii, secreții nazale, dureri în gât la înghițire, în articulații, orbite, transpirații nocturne, în 85% din cazuri stomatită și scădere în greutate, la bărbați există încă un mic neclar suplimentar. -erupții cutanate asemănătoare rubeolei, diaree, vărsături, crampe stomacale, mărirea ficatului și splinei, apatie. După cum puteți vedea, simptomele sunt nespecifice, o persoană le percepe doar ca o răceală sau otrăvire și nu merge la medic.

Această poză durează 2-4 săptămâni, febra poate dura până la o lună, medicamentele convenționale nu o doboară, totul dispare fără tratament. Această etapă este foarte contagioasă, virușii se înmulțesc mai ales intens. Dacă simptomele unei răceli nu dispar în câteva luni, persoana a slăbit, se observă diaree fără cauză, trebuie să fii testat pentru infecție. Etapa trece în mod independent în următoarea fază, latentă - curs asimptomatic, aceasta este o perioadă de stabilizare, care durează uneori 3-4 luni, mai des 5-10 ani.
Nu există simptome externe, se produc anticorpi, procesul se dezvoltă. Poate fi deja detectat printr-un test de sânge. Apoi, mai aproape de stadiul secundar, trei sau mai multe grupuri de ganglioni cresc fără motiv mai mult de 2 luni: cervical, axilar, occipital, dar starea de sănătate nu se înrăutățește. Această fază durează până la 6 ani și se numește limfadenopatie generalizată. Fazele sunt în general delimitate condiționat, stadiul latent putând începe deja cu o creștere a ganglionilor limfatici.
Uneori, stadiul primar, inițial, al dezvoltării HIV decurge fără simptome, cu acesta se stabilește un echilibru mobil: reproducerea virusului în sine și opoziția imunității sunt egale de ceva timp. Reproducerea virusului nu se oprește, celulele CD4+ (ajutoare) sunt distruse, există un VL exprimat la diferite niveluri - așa-numita. încărcătura virală este libera circulație a virusului în sânge. Scăderea anuală a numărului de celule CD4+ este de 50 de milioane de celule la 1 litru.
Speranța medie de viață a unui pacient este acum estimată la 12 ani, plus sau minus 3 ani.
Se întâmplă ca unii dintre homosexualii infectați să trăiască 20 de ani fără probleme de sănătate, dar acest lucru este rar. HAART (terapie antiretrovială foarte activă) vă permite să extindeți prima etapă timp de zeci de ani.